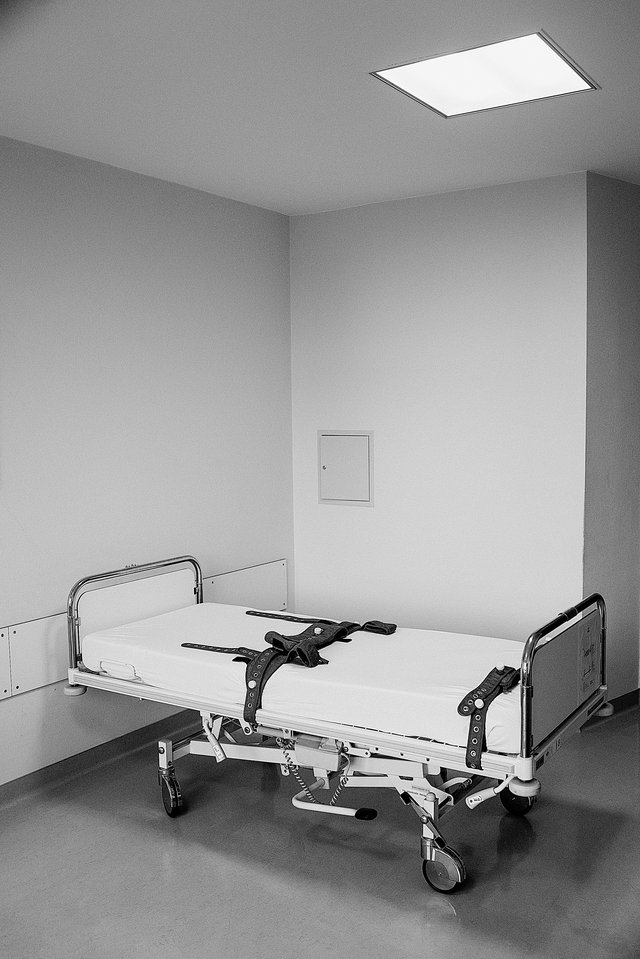
Aufgepasst, die Kontrolleure sind unterwegs! Seit Sommer diesen Jahres überprüfen Auditeure der Ombudsstelle, genauer: des Service du contrôle externe des lieux privatifs de liberté (CELPL), die psychiatrischen Abteilungen im Land. Auf ihrem Rundgang studieren sie nicht nur Krankenakten und prüfen, ob Psychiatriepatienten menschenwürdig und rechtskonform behandelt werden. Besonders bei so genannten Zwangsmaßnahmen schauen sie ganz genau hin. Das ist wichtig, weil es sich dabei um freiheitsberaubende, die Selbstbestimmung des Patienten einschränkende Eingriffe handelt. In der Vergangenheit hatten Wohl und Würde psychisch kranker Menschen oft nicht den Stellenwert, den sie heute haben. Mit der Psychiatriereform wurde aus der Ettelbrücker Verwahranstalt eine Fachklinik, daneben entstand ein dezentrales Angebot mit mehreren Akutkrankenhäusern, ambulanten Diensten – und mit mehr oder weniger präzisen gesetzlichen Regeln.
Mehr oder weniger, weil nicht alles per Gesetz geregelt wurde. Um eine Zahl herauszugreifen: In die psychiatrische Abteilung des Hôpital Kirchberg wurden, so Justizsprecherin Diane Klein, seit 2010 1 128 Menschen zwangseingewiesen. Grund und Dauer werden, so schreibt es das Gesetz zum Placement de personnes souffrant de troubles mentaux von 2009 vor, im Klinikregister und in der Krankenakte dokumentiert und vom Richter kontrolliert. Während Zwangseinweisungen gerichtlich überwacht werden und dafür klare Fristen vorgesehen sind, ist dies bei der Anwendung von Zwangsmaßnahmen aber nicht der Fall. Dazu zählen die Isolierung in einem Isolierzimmer, das Anbinden ans Bett oder das Ausgangsverbot. Krankenhäuser definieren selbst, wie sie bei Zwangsmaßnahmen konkret vorgehen. Das ist keine Lappalie: Im Klinikalltag kommt es immer wieder vor, dass Patienten aggressiv werden, sich selbst und andere gefährden und das Personal einschreiten muss. Artikel 44 des Gesetzes von 2009 besagt, dass eine Isolierung oder Zwangsmaßnahme nach dem „principe de restriction minimale, de façon à rester proportionnée aux risques courus par le patient ou son entourage“ und nur unter medizinischer Kontrolle geschehen darf.
Wie diese Kontrolle, zumal in einer Krisensituation, auszusehen hat, ab wann der Arzt konkret zu informieren ist („informer de suite“), schreibt das Gesetz indes nicht präzise vor. Das regelt jede Klinik ein wenig anders. In der Ettelbrücker Clinique Saint Louis regelt ein Leitfaden die Vorgehensweise bei einer Isolierung bis ins Detail. Ist der Doktor unabkömmlich, muss er binnen einer Stunde die Not-Zwangsmaßnahme schriftlich bestätigen. Im Escher Spital teilte die Pflegeleitung dem Land auf Nachfrage mit, wird der diensthabende Psychiater gerufen, noch bevor eine Zwangsmaßnahme erfolgt, und, sollte er verhindert sein, per Telefon konsultiert.
Im Neuropsychiatrischen Krankenhaus Ettelbrück (CHNP) wurde das Verfahren kürzlich überarbeitet. Darum ist nun ein Streit entbrannt. Denn das Pflegepersonal erfuhr von der neuen Vorgehensweise erst, nachdem sie im hauseigenen Intranet veröffentlicht wurde. Der Leitfaden vom Sommer 2016, der dem Land vorliegt, sieht vor, dass Krankenpfleger, die einen aggressiven Patienten ohne anwesenden Arzt ruhigstellen, binnen des nächsten Werktags („premier jour ouvrable“) die Zwangsmaßnahme ärztlich überprüfen lassen müssen. „Im ungünstigsten Falle kann das heißen, dass ein Patient mehr als 72 Stunden isoliert oder fixiert bleibt, ohne dass ein Arzt nach ihm geschaut hat“, so ein Pfleger, der seinen Namen nicht in der Zeitung lesen will. Für ihn und seine Kollegen eine untragbare, weil gefährliche Regelung: „Wir tragen, neben dem Patienten, das größte Risiko.“ Ihr Unbehagen über das fragwürdige Verfahren wollten die Pfleger im CHNP-Verwaltungsrat diskutieren. Doch trotz mehrerer Anläufe geschah nichts, die Personalvertreter wurden wiederholt vertröstet. Die Argumentation der Direktion: Kriseninterventionen seien keine medizinischen Akte, daher sei eine Einbindung des Facharztes nicht notwendig.
Formell ist diese Sichtweise nicht ganz von der Hand zu weisen: In der Gebührenordnung der Ärzte tauchen Zwangsmaßnahmen als regelrechte medizinische Akte tatsächlich nicht auf. Allerdings werden verschiedene psychiatrische Leistungen ohnehin nach Tagessätzen abgerechnet. Formalismus im Kontext von Freiheitsrechten, zumal in einer Psychiatrie, die sich in der Vergangenheit durch ihren unwürdigen Umgang mit Patienten nicht mit Ruhm bekleckert hat, mutet zudem gewagt an. D’Land wollte die Direktion zur Kritik befragen, aber trotz wiederholter Aufforderung blieb ein Rückruf bis Redaktionsschluss aus.
Im Sommer wurde die Politik auf den Streit hinter den Kulissen aufmerksam. Eine parlamentarische Anfrage von Sylvie Andrich-Duval und Martine Hansen (beide CSV) vom Juni 2017, in dem die Abgeordneten fragen, ob die Frist im CHNP-Leitfaden mit dem Berufskodex der Psychiater und mit der medizinischen Ethik vertretbar sei, beantwortete das Gesundheitsministerium ausweichend: In der Praxis sei der behandelnde Arzt meistens informiert, es passierten fast keine Eingriffe ohne ärztliche Aufsicht. Das Pflegepersonal auf den psychiatrischen Stationen sei zudem in Deeskalationstechniken und Krisenintervention geschult. Sei Gefahr im Verzuge, müsse rasch gehandelt, das Attest nachgereicht werden. Die Antwort stellte weder die Abgeordneten, noch das Pflegepersonal zufrieden; im Oktober folgte eine weitere parlamentarische Anfrage. Daraufhin präzisierte Gesundheitsministerin Lydia Mutsch (LSAP), respektive der zuständige Beamte, der zugleich für die Regierung im Verwaltungsrat des CHNP sitzt, eine Zwangsmaßnahme sei wohl ein medizinischer Akt, der einer ärztlichen Anordnung bedürfe. Wann der Patient zu untersuchen sei, entscheide jedoch allein der Arzt, darin wollte sich die Ministerin nicht einmischen. In einer Antwort auf eine Anfrage des Land betonte Mutsch allerdings, sie gehe davon aus, „dass jegliche ärztliche Anordnung per se die Menschenrechte respektieren“ müsse. Selbst kontrolliert das Ministerium die ärztlich angeordneten Zwangsmaßnahmen nicht.
Die defensive Haltung hat mit der großen Behandlungsfreiheit zu tun, die Ärzte in Luxemburg genießen. Sie ist jedoch nicht nur aus patientenrechtlicher Sicht problematisch. Eine Freiheitsberaubung, nichts anderes ist eine Isolierung oder Fixierung, auch wenn zum Schutze des Patienten angeordnet, darf nur unter strengen Auflagen geschehen. „Was, wenn bei einer Maßnahme etwas passiert und kein Arzt da war, der diese Maßnahmen angeordnet hat? Wer haftet dann?“, fragt ein verunsicherter Pfleger. Dass Patienten Zwangsmaßnahmen oft als Strafe und entwürdigend empfinden, dass eine falsch durchgeführte Fixierung neben körperlichen Folgen wie Thrombosen und Abschürfungen traumatische Folgen haben kann, zeigen Studien. Deshalb sind sie in Europa als Disziplinierungs- oder Sanktionsmittel verboten und dürfen nur als letztes Mittel angewandt werden.
Das Gesundheitsministerium sieht dennoch keinen Handlungsbedarf und argumentiert, dass weder die Kontrolleure des CELPL noch das Anti-Folter-Komitee die Fixierungspraxis im CHNP beanstandet hätten. Auditor Serge Legill vom CELPL sagt dazu: „Prozeduren sind wichtig, unser Fokus gilt der Praxis vor Ort.“ In der Vergangenheit hatte sein Dienst Lücken in der Dokumentation sowie die Dauer von Maßnahmen beanstandet, insgesamt sei die Entwicklung bei Isolierungen und Fixierungen aber „ermutigend“. Repressive Methoden werden immer seltener eingesetzt. In der forensischen Abteilung des CHNP, wo schuldunfähige Straftäter nach Artikel 71 Strafgesetzbuch untergebracht sind, seien seit zwei Jahren keine Fixierungen erfolgt, so Legill. Die Rechtsbasis zu Zwangsmaßnahmen bei anderen Insassen, besagter Artikel 44, hat die CELPL in ihren zwei Gutachten bisher nicht beanstandet; sie stehe im Einklang mit internationalen Leitlinien.
Allerdings fragt sich, ob diese Einschätzung so heute noch haltbar ist. Die Empfehlungen des Europarats in Straßburg, auf die sich das Gesetz von 2009 beruft, stammen aus dem Jahr 2004 und bildeten schon damals lediglich den Minimalkonsens ab, auf den sich die Mitgliedstaaten einigen konnten. 2010 wurden die Verfahrensempfehlungen überarbeitet, der Wissensstand in der Psychiatrie entwickelt sich permanent. In Deutschland wird der Leitfaden für den Umgang mit aggressiven Verhalten in der Psychiatrie deshalb überholt, lässt sich der Antwort der Bundesregierung auf eine parlamentarische Anfrage von Bündnis 90/Die Grünen vom 22. März 2017 entnehmen. D’Land sprach mit einem der Koordinatoren des deutschen Leitfadens, Tilman Steinert. Der Psychiatrieprofessor und Leiter des Verbunds Zentren für Psychiatrien in Baden-Württemberg war 1997 Mitbegründer des Arbeitskreises zur Prävention von Gewalt und Zwang in der Psychiatrie, der den ersten Leitfaden erstellt hatte. Seitdem wird er alle drei Jahre von Experten überprüft. Die überarbeitete Fassung soll, so Steinert, im Frühjahr 2018 erscheinen.
Schon nach der aktuellen Version, die im Internet eingesehen werden kann (anders als die Prozeduren der Luxemburger Kliniken, die dem Publikum nicht zugänglich sind), „bedürfen Zwangsmaßnahmen zwingend der ärztlichen Anordnung. Der anordnende Arzt soll sich an der Durchführung einer Zwangsmaßnahme selbst beteiligen“. Auch die Krisenintervention ist eindeutig geregelt und setzt hohe Hürden: „Im Notfall können und müssen Zwangsmaßnahmen, außer der Zwangsmedikation, von pflegerischen Mitarbeitern auch ohne vorherige Anordnung sofort durchgeführt werden; anschließend muss jedoch unverzüglich ein Arzt verständigt werden, der vor Ort die Notwendigkeit der Maßnahme zu überprüfen und zu dokumentieren hat.“ Unter Zwangsmaßnahmen versteht das deutsche Psychisch-Kranken-Gesetz besondere Sicherungsmaßnahmen wie die Wegnahme und das Vorenthalten von Gegenständen (Feuerzeuge, scharfe, spitze Gegenstände bei suizidgefährdeten Patienten), die Beschränkung des Aufenthalts im Freien, die Absonderung in einem besonderen Raum (also Isolierzimmern oder Time-out-Räume, wie es heute euphemistisch heißt), sowie die Fixierung.
Damit geht jener Leitfaden weiter als das Luxemburger Gesetz und hiesige Regelungen. Pflegepersonal verschiedener Krankenhäuser, mit denen das Land gesprochen hat, sind über den Interpretationsspielraum nicht froh und sprechen sich für einheitliche Regeln für alle aus, am liebsten mit ärztlichem Beistand rund um die Uhr. Einheitliche Standards hätten auch den Vorteil einer besseren Vergleichbarkeit, sollte der Bereich einmal wissenschaftlich untersucht werden. Bisher ist das nicht der Fall. Obwohl das 2009-er-Gesetz einen Paradigmenwechsel in Sachen Rechenschaftspflicht und Rechtssicherheit bei psychiatrischen Zwangsmaßnahmen einleitete, versäumte es der damalige Gesetzgeber, den Text nach einer gewissen Zeit auf seine Wirksamkeit überprüfen zu lassen.
Dann wären vielleicht Regelungslücken aufgefallen. Dass Psychiater bei einem Notfall nachträglich schriftlich konsultiert werden, ist zumal beim CHNP, das über angestellte Ärzte verfügt, die bei Bedarf in einer klinikeigenen Dienstwohnung übernachten können, schwer nachzuvollziehen. Eigentlich müsste immer jemand erreichbar sein.
Noch etwas erstaunt: Land-Informationen zufolge sind sie auch nicht ins Notrufsystem eingebunden. Wird ein Patient gewalttätig und drückt das diensthabende Pflegepersonal den Alarmknopf, kann so Verstärkung herbeigerufen werden. Das sind in der Regel andere Pfleger, aber nicht der Arzt. Obwohl er doch der Behandlungsspezialist ist. Noch ein Unsicherheitsfaktor bleibt: Manche Gänge im CHNP sind verwinkelt, der Zeitplan der Pfleger eng getaktet: Sie müssen Berichte schreiben, zur Mitarbeiterbesprechung, Patienten zur Therapie begleiten oder zu sportlichen Aktivitäten. In Notlagen komme es schonmal vor, dass auf das Sicherheitspersonal zurückgegriffen wird, allerdings mit Bauchschmerzen: Die privaten Sicherheitsleute sind in der Regel nicht geschult und fallen eigentlich auch nicht unter das Berufsgeheimnis. In seinem Gutachten von 2012 hatten die Kontrolleure des CELPL diese Praxis in der Kirchbergklinik in der Hauptstadt beanstandet. Als die Leitung versicherte, das Sicherheitspersonal werde geschult und habe sich schriftlich zum Schweigen verpflichtet, änderte der CELPL seine Meinung und lobte den „interessanten Ansatz“. Ob diese Konstruktion im Zweifelsfall vor Gericht hält, ist gleichwohl fraglich.
So ist der neue Bericht der Kontrolleure zu Zwangsmaßnahmen in den Psychiatrien mit Spannung zu erwarten: Er wird zeigen, was sich seit 2012 verändert hat – und was noch zu verbessern ist. Warum nicht das Register (in anonymisierter Form), in dem Zwangsmaßnahmen dokumentiert sind, öffentlich machen, damit Bürger, also potenzielle Patienten, sich informieren können? Das wäre im Sinne der Qualitätssicherung, der sich die Kliniken verschrieben haben. Bei vielen Qualitätslabels gilt der Verzicht oder restriktive Einsatz von Zwangsmaßnahmen als ein Qualitätskriterium (neben anderen) für eine humane Psychiatrie. Das CHNP wurde von der Europäischen Stiftung für Qualitätsmanagement mit vier Sternen ausgezeichnet, allerdings geht es dabei vor allem um manageriell-organisatorische Prozesse. Interessant ist in dem Kontext, dass sich die Direktion für den EFQM-Prozess den „Dialog zwischen Führung und Angestellten“ auf die Fahnen geschrieben hat. Dass ausgerechnet zentrale Leitlinien zum Umgang mit aggressiven Patienten nicht mit dem Personal besprochen wurde, wundert da erst recht. Letzten Informationen nach soll das Thema nun auf die Tagesordnung des Verwaltungsrats kommen und die Prozedur nachgebessert werden.
Auf die Frage ans Gesundheitsministerium, ob ein Register, das alle Zwangsmaßnahmen zentral erfasst, nicht besser sei, heißt es von dort, ein Projekt wie in Deutschland sei bisher nicht angedacht worden. Allerdings sei geplant, in der Kommission, die über die Maßnahmen wacht und in der auch Richter sitzen, „klare Kriterien“ für Zwangsmaßnahmen zu erarbeiten, welche dann für alle Kliniken verbindlich wären. Die Kommission soll eigentlich jährlich dem Ministerium Bericht erstatten, sowie alle drei Jahren der Abgeordnetenkammer. Eine regelrechte Neuauflage des 2009-er-Gesetzes sowie seine Auswertung seien aber nicht geplant.